
ĐĂNG KÝ THÀNH CÔNG
Bộ phận CSKH sẽ phản hồi bạn trong thời gian sớm nhất
Số 9, đường Trần Bình, phường Từ Liêm, TP Hà Nội
Hẹp van hai lá do thấp tim là một bệnh lý tim mạch khá thường gặp và là gánh nặng bệnh tật đáng kể tại Việt Nam với tổn thương đặc trưng là tình trạng dày dính các mép van, dày/co rút dây chằng và bộ máy dưới van, dẫn tới hậu quả làm tăng tỷ lệ suy tim, đột quỵ và tử vong cho người bệnh . Nong van hai lá qua da bằng bóng Inoue (Percutaneous Mitral Balloon Valvuloplasty – PMBV) là một trong những thành tựu can thiệp tim mạch có ý nghĩa nhất của thế kỷ XX – thủ thuật chỉ cần một đường chọc kim qua da, không cần mổ mở lồng ngực, mà vẫn có thể giải phóng lá van khỏi tình trạng dính mép, tái lập dòng máu qua van giúp cải thiện rõ rệt chất lượng sống và tiên lượng cho bệnh nhân.
Tuy nhiên, có một nhóm bệnh nhân đặt ra thách thức lớn hơn nhiều: những người đã từng nong van hai lá lần đầu, van tim đã tái hẹp theo năm tháng, và nay cần được nong lần thứ hai. Đây không còn là kỹ thuật tiêu chuẩn – mà là một bài toán kỹ thuật đòi hỏi kinh nghiệm sâu, phán đoán lâm sàng sắc bén và chỉ được thực hiện tại một số trung tâm có nhiều kinh nghiệm. Tại Viện Tim Mạch, Bệnh viện 19-8 Bộ Công an, kỹ thuật nong van hai lá lần 2 đã được GS. TS. BS. Phạm Mạnh Hùng làm chủ và thực hiện thường quy – điều mà không nhiều trung tâm tim mạch tại Việt Nam có thể thực hiện an toàn và hiệu quả.
I. HẸP VAN HAI LÁ TÁI PHÁT – KHI NÀO CẦN NONG VAN LẦN 2?
Sau nong van hai lá lần đầu thành công, tỉ lệ tái hẹp có ý nghĩa huyết động (MVA < 1,5 cm²) sau 10–15 năm xấp xỉ 40–60% do quá trình xơ hóa, vôi hóa và dính mép van tiếp tục tiến triển. Chỉ định nong lần 2 được đặt ra khi bệnh nhân có triệu chứng NYHA ≥ II, MVA tái hẹp ≤ 1,5 cm² và – quan trọng nhất – hình thái van còn phù hợp để nong. Đây là điều kiện khó đánh giá nhất: sau nhiều năm, lá van thường vôi hóa lan tỏa hơn, tổ chức dưới van (chorda tendineae, cơ nhú) xơ hóa và co rút nhiều hơn. Đánh giá hình thái van qua siêu âm tim qua thực quản (TEE) và thang điểm Wilkins (bốn yếu tố: độ dày lá van, di động lá van, vôi hóa, tổ chức dưới van – mỗi yếu tố 0–4 điểm) là bắt buộc để cân nhắc giữa nong van tiếp hay chuyển sang phẫu thuật thay van.
II. TẠI SAO NONG VAN LẦN 2 LÀ KỸ THUẬT ĐẶC BIỆT KHÓ?
Không phải ngẫu nhiên mà nhiều trung tâm tim mạch từ chối thực hiện PMBV lần 2 hoặc chuyển bệnh nhân thẳng sang phẫu thuật thay van. Những thách thức kỹ thuật đặc thù của lần nong thứ hai bao gồm:
1. Chọc vách liên nhĩ (transseptal puncture) khó khăn hơn
Đây là bước kỹ thuật nền tảng của toàn bộ thủ thuật: từ đường tĩnh mạch đùi phải, catheter được đẩy lên tĩnh mạch chủ trên, qua nhĩ phải, và phải chọc xuyên vách liên nhĩ tại đúng vị trí lỗ bầu dục để vào nhĩ trái. Ở bệnh nhân đã có tiền sử nong van, vách liên nhĩ thường dày hơn, xơ hóa tại vị trí chọc cũ, mô sẹo làm mất đi sự đàn hồi tự nhiên của lỗ bầu dục. Việc chọc vách không đúng vị trí có thể dẫn đến tràn máu màng tim (cardiac tamponade) – một biến chứng nguy hiểm tính mạng đòi hỏi xử lý cấp cứu ngay lập tức.
2. Hình thái van bất lợi hơn
Sau 10–17 năm tiến triển, lá van thường có mức độ vôi hóa lan tỏa cao hơn, tổ chức dưới van (chorda tendineae và cơ nhú) xơ hóa và co rút nhiều hơn. Điều này làm giảm khả năng tách mép van (commissurotomy) và tăng nguy cơ hở van hai lá cấp sau nong – hậu quả của việc lá van bị rách không kiểm soát thay vì tách mép có kiểm soát. Điểm Wilkins ≥ 8 thường được coi là ngưỡng thận trọng, nhưng kinh nghiệm lâm sàng của người thực hiện đóng vai trò quyết định hơn bất kỳ thang điểm nào.
3. Lựa chọn kích thước bóng và chiến lược nong
Với bóng Inoue, kích thước bóng tối ưu (tính theo công thức: chiều cao bệnh nhân cm/10 + 10) cần được cân nhắc cẩn thận hơn trong lần nong thứ hai. Chiến lược nong từng bước (stepwise dilation) – bắt đầu từ đường kính nhỏ hơn 1–2 mm so với đích tính toán và tăng dần 1 mm sau mỗi lần nong nếu chênh áp qua van còn cao và không có hở van mới xuất hiện – là bắt buộc để giảm thiểu nguy cơ hở van cấp. Giữa mỗi bước nong, đánh giá lại ngay bằng siêu âm tim và đo đạc huyết động là không thể thiếu.
4. Nguy cơ huyết khối nhĩ trái tăng cao
Nhĩ trái giãn mạn tính, âm cuộn tự phát (spontaneous echo contrast) trong buồng nhĩ là yếu tố nguy cơ cao cho huyết khối. Dù không thấy hình ảnh huyết khối rõ ràng trên TEE, sự hiện diện của âm cuộn dày đặc đòi hỏi chống đông đầy đủ trước thủ thuật và theo dõi sát sau can thiệp.
III. CA LÂM SÀNG – NONG VAN LẦN 2 THÀNH CÔNG SAU 17 NĂM
Ca lâm sàng: Bệnh nhân nữ 57 tuổi – Nong van hai lá lần 2 tại Viện Tim Mạch, Bệnh viện 19-8 Bộ Công an
Tiền sử & bệnh cảnh: Bệnh nhân nữ 57 tuổi, tiền sử hẹp khít van hai lá do thấp, đã được nong van hai lá qua da lần 1 năm 2009. Duy trì điều trị đều đặn với lợi tiểu, chống đông và chẹn beta giao cảm. Cách vào viện nhiều tháng bệnh nhân xuất hiện mệt tăng dần, tức nặng ngực và khó thở khi gắng sức.
Đánh giá huyết động và hình thái van: Siêu âm tim qua thực quản (TEE) xác định hẹp nặng van hai lá với diện tích lỗ van (MVA) 1,2 cm², chênh áp qua van 15/8 mmHg, áp lực động mạch phổi tăng vừa. Hình thái van: lá van trước dày nhiều, lá sau dày vừa, vôi hóa lan tỏa chủ yếu lá trước, mép van dày vừa không vôi hóa, vòng van vôi hóa. Dây chằng dày vừa, vôi hóa ít, co rút nhẹ. Có dòng hở trung tâm mức độ nhẹ – vừa. Nhĩ trái giãn, có nhiều âm cuộn tự phát trong nhĩ trái và tiểu nhĩ trái nhưng không có hình ảnh huyết khối. Điện tim nhịp xoang, hình ảnh giãn nhĩ trái.
Quyết định can thiệp: Sau khi thảo luận đầy đủ về lợi ích và nguy cơ với bệnh nhân, GS. TS. BS. Phạm Mạnh Hùng quyết định thực hiện nong van hai lá lần 2. Mặc dù hình thái van không còn lý tưởng như lần đầu (lá van dày, vôi hóa vòng van, âm cuộn dày trong nhĩ trái), song mép van chưa vôi hóa và dây chằng còn co rút nhẹ – đây là yếu tố quyết định để chỉ định nong thay vì chuyển sang phẫu thuật thay van.
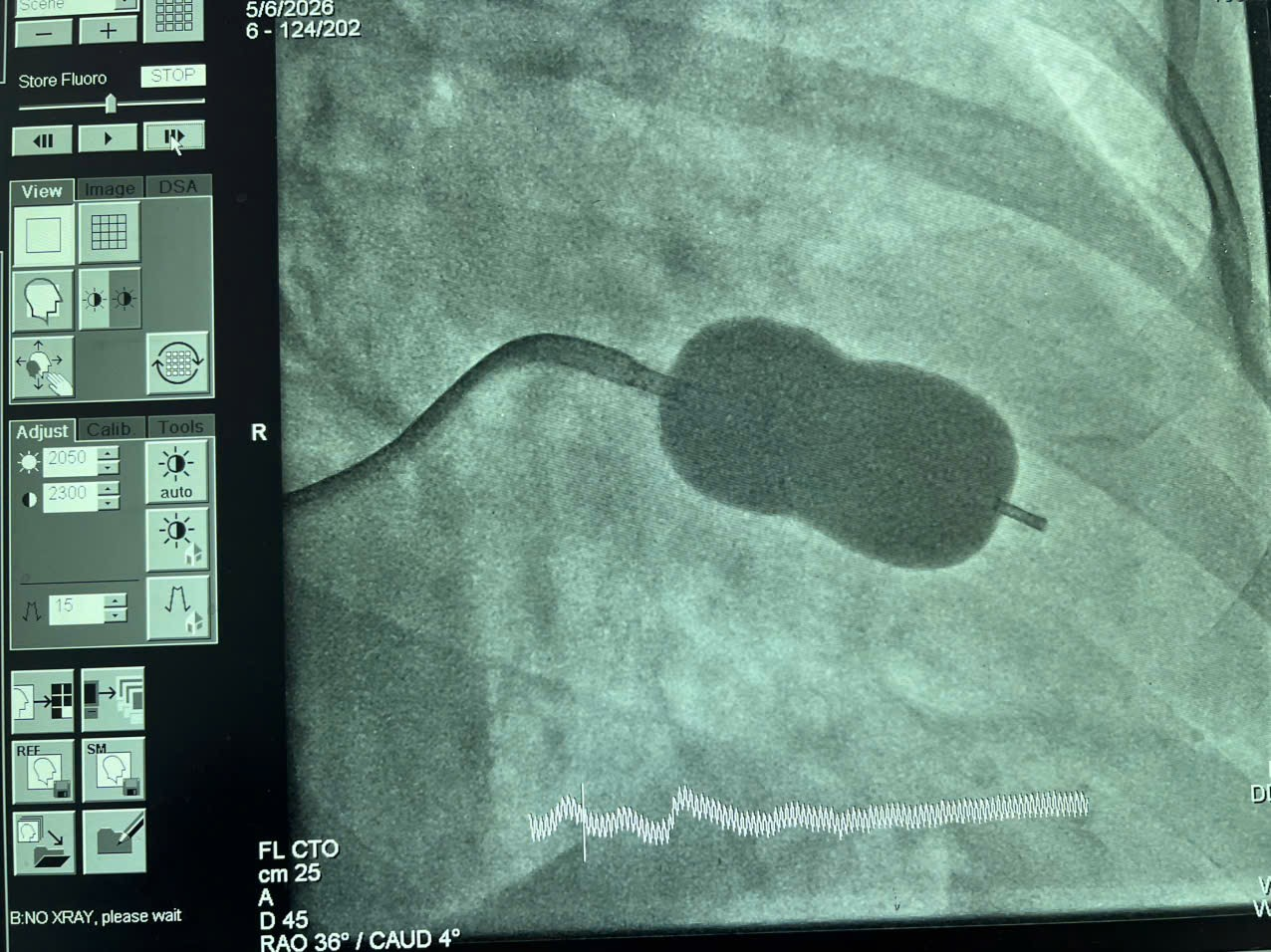
Tiến hành thủ thuật: Đường tiếp cận tĩnh mạch đùi phải. Chọc vách liên nhĩ tại vị trí lỗ bầu dục dưới hướng dẫn của màn huỳnh quang tăng sáng – đây là bước đòi hỏi kinh nghiệm cao nhất trong toàn bộ thủ thuật do vách liên nhĩ đã có sẹo từ lần nong trước. Sau khi vào nhĩ trái an toàn, bóng Inoue cỡ 26 mm (phù hợp với chiều cao 1,55 m theo công thức: 155/10 + 10 = 25,5 mm) được định vị tại lỗ van và nong theo chiến lược từng bước. Sau nong, mép van mở tương đối tốt.
Kết quả huyết động: Áp lực nhĩ trái giảm từ 24/11/17 mmHg xuống còn 13/6/9 mmHg. Áp lực ĐMP cải thiện từ 35/15/23 mmHg xuống 27/15/21 mmHg. Diện tích lỗ van tăng từ 1,2 cm² lên 1,8 cm² – đạt tiêu chuẩn thành công kỹ thuật (MVA tăng > 50% hoặc ≥ 1,5 cm²). Không xuất hiện hở van hai lá mới có ý nghĩa. Bệnh nhân ổn định, xuất viện sau 2 ngày.
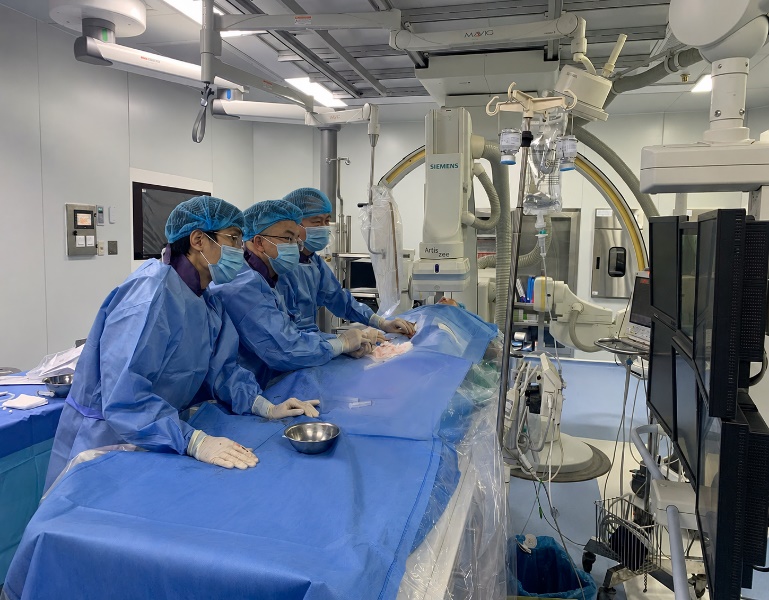
IV. KHI KỸ THUẬT KHÓ GẶP ĐÚNG CHUYÊN GIA
Ca lâm sàng trên là một ví dụ điển hình cho thấy ranh giới mong manh giữa thành công và thất bại trong nong van hai lá lần 2 phụ thuộc phần lớn vào người thực hiện. GS. TS. BS. Phạm Mạnh Hùng – Viện trưởng Viện Tim Mạch, Bệnh viện 19-8 Bộ Công an – là một trong những chuyên gia tim mạch can thiệp hàng đầu Việt Nam với hàng nghìn ca PMBV tích lũy qua nhiều thập kỷ. Chính kinh nghiệm đó tạo ra sự khác biệt: phán đoán đúng vị trí chọc vách liên nhĩ trên một vách đã có sẹo; quyết định kích thước bóng tối ưu; nhận biết thời điểm dừng nong đúng lúc trước khi xuất hiện hở van – đây đều là những quyết định không có trong sách giáo khoa mà chỉ đến từ kinh nghiệm tích lũy.
Viện Tim Mạch, Bệnh viện 19-8 Bộ Công an không chỉ thực hiện PMBV lần đầu mà làm chủ hoàn toàn kỹ thuật nong van lần 2 – một kỹ thuật mà nhiều trung tâm tim mạch trong nước chưa triển khai được hoặc còn dè dặt về chỉ định. Điều đó có nghĩa là bệnh nhân hẹp van hai lá tái phát – dù đã qua một hoặc nhiều lần can thiệp trước đó – vẫn có thể tìm đến Viện với niềm tin rằng mọi lựa chọn điều trị, kể cả lựa chọn khó nhất, đều được đánh giá và thực hiện đầy đủ.
V. THÔNG ĐIỆP
Hẹp van hai lá tái phát sau nong van không phải là bản án chung thẩm buộc bệnh nhân phải mổ hở lồng ngực. Với đánh giá hình thái van đúng bằng siêu âm tim qua thực quản, chỉ định hợp lý và được tiến hành tại các trung tâm có nhiều kinh nghiệm, nong van hai lá qua da lần 2 vẫn có thể mang lại kết quả huyết động xuất sắc – như trường hợp diện tích lỗ van tăng từ 1,2 cm² lên 1,8 cm² trong ca lâm sàng trên – giúp bệnh nhân tránh hoàn toàn cuộc đại phẫu và phục hồi chỉ sau 2 ngày nằm viện.
Đó là lý do tại sao chuyên môn không chỉ là kỹ thuật – mà là sự kết hợp giữa kiến thức, kinh nghiệm và trách nhiệm với từng bệnh nhân cụ thể. Viện Tim Mạch Bệnh viện 19-8 Bộ Công an, dưới sự dẫn dắt của GS. TS. BS. Phạm Mạnh Hùng, tiếp tục là địa chỉ tin cậy cho những bệnh nhân bị bệnh lý tim mạch phước tạp cần được chăm sóc và điều trị chuyên sâu.
_GS. TS. BS. Phạm Mạnh Hùng - Viện trưởng Viện Tim Mạch, Bệnh viện 19-8 Bộ Công an_